우리나라에서 자궁경부암 및 전암으로 인해 하루 약 10명의 여성이 자궁을 잃고 있다.
최근 자궁경부암 및 전암 단계로 진료 받는 30대 이하 젊은 여성이 늘고 있는데, 가임기 젊은 여성의 경우 자궁경부암 및 전암으로 수술하게 되면 임신 시 초기 유산 및 조산 위험이 정상 산모보다 증가할 우려가 있다. 자궁경부암은 수술 후 생존율은 약 80%로 높지만, 소중한 자궁을 잃지 않기 위해서는 조기 예방이 중요하다.
◆국내 하루 약 10명의 여성, 자궁경부암 및 전암으로 자궁절제술 받아
자궁절제술(Hysterectomy)은 세계적으로 여성이 받는 수술 중 제왕절개술 다음으로 가장 많이 시행하고 있는 수술이다.
주로 자궁암 등의 악성질환과 자궁근종 등의 양성질환이 수술의 원인인데, 특히 자궁경부암은 자궁절제술의 원인이 되는 여성암 중 1위를 차지하고 있다.
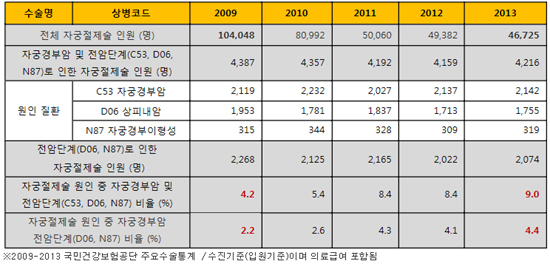
국내에서 전체 자궁절제술 인원은 5년 새 절반 이하로 줄어든 데 반해, 전체 자궁절제술 원인 질환 중 자궁경부암 및 전암성 병변이 차지하는 비율은 2009년 4.2%, 2010년 5.4%, 2011년 8.4%, 2012년 8.4%, 2013년 9%로 매년 증가 추세이다.
자궁경부암 및 자궁경부 전암성 병변으로 인해 자궁수술을 받는 여성은 매년 4,000명 이상 새롭게 발생하고 있으며, 2009~2013년 주요수술통계에 따르면, 2009년에 4,387명, 2013년에 4,216명으로 꾸준한 발생 빈도를 보인다.
즉 매일 하루 평균 10명 정도의 여성이 자궁경부암 및 전암성 병변으로 자궁 또는 자궁의 일부를 잃어버리는 셈이다.
◆자궁경부암까지 가지 않더라도 자궁소실 위험…젊은 여성의 경우 임신∙출산에 영향 줄 수 있어
자궁경부암은 초기 자궁경부이형성증과 0기암이라 부리는 상피내암 과정을 거쳐 침윤성 암으로 진행된다.
전암 단계라 하더라도 자궁의 일부를 절제하거나 적출하는 수술이 필요한 경우가 있으며, 침윤성 암까지 진행된 자궁경부암의 경우, 초기(1기-2기초)에는 자궁, 난소, 골반 림프절 등까지 광범위하게 제거하는 절제수술이 필요하다.
진행성(2기말-4기말)인 경우는 방사선치료와 항암제 투여도 병행하게 된다.
최근에는 수술법의 발달로 생존율도 높아졌고, 임신을 원하는 젊은 여성의 경우, 초기이면서 암 크기가 2cm 이하이면 자궁경부와 골반림프절 절제 수술로 자궁을 남겨서 암 치료 후 임신을 시도하기도 한다.
하지만 수술 후 신체적 변화나 심리적 상실감을 감내해야 하며, 자궁경부무력증이 오거나 자궁경관의 길이가 짧아진 경우에는 임신초기 유산 및 조산의 위험이 정상 산모보다 증가할 우려도 있다.
◆조기 예방 위해 면역 반응 좋은 9-14세 여아, 자궁경부암 2회 접종 적기 챙겨야
정기검진을 통해서 전암단계를 조기에 발견하면 자궁경부암까지 진행되는 것을 예방할 수는 있지만 전암성 병변인 상피내암이나 자궁경부 이형성증 발병 자체를 막을 수는 없다.
자궁경부암 및 전암성 병변의 주요 원인은 인유두종바이러스인데, 이로 인해 소중한 자궁을 잃지 않으려면 원인 바이러스 감염을 사전에 예방하는 백신 접종이 필요하다.
강남세브란스병원 산부인과 김재훈 교수는 “백신접종으로 자궁경부암 원인의 70%인 발암성 인유두종바이러스 16, 18형을 100% 가까이 예방할 수 있고, 백신 종류마다 다르지만 HPV 유형에 관계 없이 모든 자궁경부암 전암 단계에 대해 93.2%의 예방효과를 보이며, 추후 출산에 영향을 줄 수 있는 자궁경부 절제술을 70% 정도 감소시킬 수 있다”며, “특히 성경험 전 9-14세 여아의 경우 2회 접종만으로 충분히 면역력 형성이 가능하므로 2회 접종 적기를 놓치지 않고 챙겨 조기 예방하는 것이 좋다”고 조언했다.
[표]2009-2013년 자궁경부암 및 전암단계로 인한 자궁절제술(18가지 자궁절제/자궁적출술 포함) 인원수